 Paula Giménez es la directora de la unidad de Sueño de la Clínica Vistahermosa en Alicante. Como información a destacar os diremos que es especialista en Neurofisiología clínica y Médico Experto en Medicina del sueño y lleva más de 11 años ejerciendo su profesión. Se define como una persona muy activa y optimista, con metas y objetivos siempre a la vista. En su tiempo libre le gusta disfrutar de la familia y amigos
Paula Giménez es la directora de la unidad de Sueño de la Clínica Vistahermosa en Alicante. Como información a destacar os diremos que es especialista en Neurofisiología clínica y Médico Experto en Medicina del sueño y lleva más de 11 años ejerciendo su profesión. Se define como una persona muy activa y optimista, con metas y objetivos siempre a la vista. En su tiempo libre le gusta disfrutar de la familia y amigos
1.Sabemos que dormir es importante. Pero ¿qué problemas acarrea el no descansar como es debido? Al contrario de la creencia de mucha gente de que dormir es perder el tiempo, dormir es una necesidad vital, ya que no podemos vivir sin dormir. El sueño es nuestro taller de reparación, por el que debemos pasar todas las noches el tiempo adecuado y de la manera adecuada, es decir que no basta con dormir las 8 horas de media que se aconseja para un adulto, sino que éstas deben de ser de calidad, ya que hay más de 80 trastornos del sueño descritos que pueden alterar la calidad de nuestro descanso. Si alguno de estos dos factores falla, solemos sentirnos irritables, somnolientos, con dolor de cabeza, con dificultades para concentrarnos en nuestras tareas cotidianas, con falta de motivación e incluso la toma de decisiones importantes se puede ver afectada. A largo plazo, la privación de sueño se ha asociado a problemas metabólicos (obesidad, diabetes) y enfermedades cardiovasculares. No tenemos que olvidar que los accidentes de tráfico y laborales también se asocian a los trastornos del sueño.
2.En la Unidad del Sueño Vistahermosa tratáis con diversas patologías, que el paciente sufre mientras no es consciente ¿Con qué especialistas contáis para tratarlas? La Medicina del Sueño no es competencia de una sola especialidad médica, sino que compete a profesionales de distintas especialidades. Por ello, nuestra Unidad es multidisciplinar y está formada por dos especialistas en Neurofisiología Clínica, una Neumóloga y una Psicóloga, en estrecha colaboración con Otorrinolaringólogos, Cardiólogos y Pediatras, siendo éstos últimos de suma importancia para obtener un buen abordaje de los trastornos del sueño en la población pediátrica.
3.¿A través de qué aparatos científicos medís los distintos niveles del sueño? La Video-polisomnografía es la técnica glod estándar para el estudio de los trastornos del sueño. Consiste en la monitorización durante toda la noche de la actividad cerebral y de variables respiratorias, cardiacas y actividad muscular durante el sueño. El paciente acude una noche a la unidad de sueño y se le colocan electrodos en distintas partes del cuerpo con los que vamos a estudiar todos los parámetros mencionados. En una técnica completamente indolora. Con todo ello, obtenemos información de cuándo el paciente está dormido, de las fases del sueño, la calidad del mismo y de si existen trastornos ya sea respiratorios (apnea del sueño) o de otra índole que perturben el sueño del sujeto.
4.¿En qué momento un paciente está científicamente dormido? La actividad cerebral cambia de la vigilia al sueño e incluso es distinta durante las distintas fases del mismo. Cuando nos dormimos, desaparece el ritmo alfa característico de la vigilia y se sustituye por una actividad cerebral más lenta (ondas Theta) y de menor amplitud. Habitualmente esto va acompañado de unos movimientos de los ojos característicos (movimientos oculares lentos) y de una disminución del tono (fuerza) muscular, que visualizamos con unos electrodos colocados en la barbilla (músculo mentoniano).
5.Además de registrar nuestra actividad cerebral, se registra también nuestra actividad muscular ¿Por qué es necesario? El registro de la actividad muscular tiene varias utilidades: por un lado, nos ayuda a diferenciar la vigilia del sueño, ya que cuando nos quedamos dormidos el tono muscular disminuye respecto a la vigilia y esta disminución del tono muscular es máxima (atonía muscular) durante la fase de sueño REM, por lo que también nos ayuda a identificar esta fase del sueño. Por otro lado, necesitamos monitorizar la actividad muscular para el estudio de ciertos trastornos del sueño como pueden ser los movimientos periódicos de las extremidades, el trastorno de conducta del sueño REM, la apnea del sueño e incluso epilepsias nocturnas, trastornos que en los que el paciente hace movimientos característicos. Para estos casos, también es interesante completar el registro con video (video-polisomnografía).
6.¿Cuántas fases del sueño podemos encontrar? El sueño se organiza en ciclos de unos 90 minutos de duración en los que alternan el sueño NREM y el sueño REM. A su vez, el sueño NREM está formado por las fases I, II y III, ésta última también llamada sueño de ondas lentas. Podríamos decir que el sueño es como bajar una escalera de tal forma que los primeros escalones corresponderían a la fase I, II y posteriormente la fase III de sueño NREM. Tras completar todas las fases del sueño NREM tendría lugar el sueño REM. Cuando hemos completado todas las fases del sueño, se dice que hemos completado un ciclo de sueño. Un adulto sano tiene de 4 a 6 ciclos de sueño cada noche.
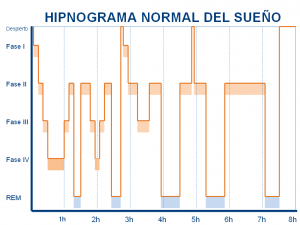
Hipnograma (representación gráfica de las fases del sueño).
7.¿En cuál de ellas se manifiestan estas patologías? Hay ciertos trastornos del sueño que no tienen predilección por una fase del sueño en concreto como el Síndrome de Apnea-hipopnea del Sueño, que aparece tanto durante las fases de sueño NREM como durante el sueño REM. Sin embrago, hay otros trastornos que si ocurren en una o unas fases concretas del sueño. Ejemplos son los Movimientos Periódicos de las Extremidades que ocurren preferentemente durante las fases I y II del sueño NREM y en la primera mitad de la noche, el sonambulismo y los terrores nocturnos que ocurren durante la fase III del sueño NREM y las pesadillas o el trastorno de conducta del sueño REM que ocurren durante el sueño REM.

Movimientos Periódicos de las Extremidades (verde) que originan microdespertares (azul).

Apneas e hipopneas (rojo y rosa respectivamente) que provocan descensos de oxígeno en sangre (morado) y microdespertares.
8.¿Estas patologías se manifiestan de la misma manera en niños como en adultos? Los trastornos del sueño habitualmente se manifiestan de manera distinta en los niños que en los adultos. Mientras que en el adulto es frecuente la somnolencia, los dolores de cabeza y las alteraciones del estado de ánimo, en el niño la falta de sueño suele manifestarse con hiperactividad, impulsividad, falta de atención y problemas de conducta, no siendo infrecuente que afecte al rendimiento escolar. También pueden afectar al desarrollo pondo-estatural del niño. En muchas ocasiones estos síntomas pueden confundirse con un trastorno por déficit de atención e hiperactividad, por lo que en el abordaje de estos niños se debe valorar las horas de descanso nocturno y la existencia de trastornos durante el mismo.
9.¿Cuáles son los signos claves para que un paciente sepa que debe acudir a vuestra Unidad? Son muchos y variados los síntomas que pueden hacernos sospechar que suframos un trastorno del sueño: desde síntomas derivados de pocas horas o de la mala calidad de las mismas como levantarse cansado por las mañanas (sensación de falta de descanso), cefaleas matutinas, somnolencia durante el día ante situaciones inapropiadas, irritabilidad, depresión, a síntomas que ocurren mientras dormimos y habitualmente el que lo sufre no es consciente de ello, por lo que suele ser la pareja o familia los que dan la voz de alarma: ronquido o pausas de respiración durante el sueño, patadas “rítmicas” durante el sueño… Por otro lado, existe gran evidencia científica de las consecuencias metabólicas y cardio y cerebrovasculares de los trastornos del sueño: obesidad, diabetes mellitus, hipertensión arterial, riesgo de arritmias cardíacas y de infarto agudo de miocardio o de infarto cerebral, por lo que cada vez son más los pacientes con estas patologías que son derivados a las unidades de sueño.
10.¿Qué patologías podéis tratar en vuestra Unidad del Sueño? ¿Qué servicios os diferencia de las demás Unidades? El ser una Unidad Multidisciplinar nos permite abordar todos los trastornos del sueño, tanto los de origen neurológico como el insomnio, el síndrome de piernas inquietas, la narcolepsia o las epilepsias nocturnas, como los de origen respiratorio. Disponemos de la última tecnología en pruebas diagnósticas hospitalarias y ambulatorias, y de un equipo multidisciplinar muy competente y cualificado. Todo ello nos permite ofrecer un diagnóstico exacto del trastorno y un tratamiento individualizado, bajo el punto de vista de médicos de distintas especialidades (neurofisiólogos, neumólogos, otorrinolaringólogos…). Además, el disponer de una Psicóloga en la Unidad nos permite hacer frente a los tan frecuentes problemas psicológicos asociados a los trastornos del sueño y a la adaptación al CPAP (aparato que trata la apnea del sueño).
11.¿Podemos evitar estos trastornos con algún hábito? Hay muchos hábitos saludables que podemos poner en práctica para mejorar nuestro sueño:
- Llevar unos horarios regulares de levantarse y de acostarse, tanto entre semana como los fines de semana.
- Dormir una media de 8 horas cada noche y aprender a respetar nuestras horas de descanso nocturno.
- Exponerse a la luz en las primeras horas del día ayuda a sincronizar nuestro reloj biológico.
- Realizar ejercicio físico diariamente, aunque se recomienda evitarlo al menos 3 horas antes de dormir.
- Una siesta después de comer es recomendable: breves siestas han demostrado ser reparadoras y permitirnos llevar la tarde mejor, eso sí, no deben superar los 25-30 minutos de duración ni ser tardías, ya que podrían interferir en el sueño de la noche.
- Respecto a la cena, se recomienda dejar al menos una hora, hora y media entre la hora de cenar y la de dormir, así como evitar las cenas copiosas y pesadas, aunque tampoco es recomendable irse con hambre a la cama. Alimentos ricos en Triptófano (leche, huevos, carnes blancas, cereales…) favorecen el sueño.
- Es recomendable evitar los dispositivos electrónicos 1.5-2 horas antes de dormir, ya que la luz que emiten retrasa la fabricación de la Melatonina (hormona del sueño).
- Es aconsejable crear un ambiente relajado previo al sueño, dejar los problemas para el día siguiente e ir a la cama cuando tengamos sueño.
12.¿Cuál es la patología más frecuente en pacientes? En general los trastornos del sueño son muy frecuentes, afectando al 30% de la población. De ellos, el insomnio es el más frecuente, afectando a 1 de cada 3 adultos en algún momento de su vida. El síndrome de piernas inquietas se estima que afecta del 4 al 12% de la población adulta y el Síndrome de Apnea-hipopnea del sueño afecta al 2-4%, siendo más frecuente en hombres, aunque el riesgo se iguala cuando la mujer llega a la menopausia.
13.Por último, algún consejo para aquellas personas que presentan algún signo y todavía no han puesto ninguna solución. Mi consejo siempre es el mismo: que acudan a un Especialista en Sueño. Dormir bien implica salud a todos los niveles: intelectual, emocional, físico y cardiovascular. La Medicina del Sueño ha evolucionado muchísimo en los últimos años y se aunque es cierto que muchos trastornos del sueño actualmente no tienen cura, si disponemos de tratamientos muy eficaces que mejoran y devuelven la calidad de vida a los pacientes.





